लेखक:
Louise Ward
निर्मितीची तारीख:
3 फेब्रुवारी 2021
अद्यतन तारीख:
2 जुलै 2024

सामग्री
पॉलीसिस्टिक अंडाशय सिंड्रोम (पीसीओएस) हा एक दुर्मिळ आजार नाही, अमेरिकेत असा अंदाज लावला जातो की बाळंतपण होण्याच्या वयातील 5-10% स्त्रियांमध्ये पीसीओएस असतात आणि ते वंध्यत्वाचे प्रमुख कारण आहे. स्त्रियांमध्ये जन्म प्रौढ महिला आणि किशोरवयीन मुलींमध्ये हे सामान्य असले तरी 11 वर्षांच्या मुलींमध्येही हे घडले आहे. पीसीओएस असलेल्या 70% महिलांचे निदान झाले नाही. पीसीओएस असलेल्या स्त्रिया बर्याचदा मधुमेहावरील रामबाण उपाय प्रतिरोधक देखील असतात, म्हणजे त्यांच्या शरीरात इन्सुलिन तयार होते परंतु ते प्रभावीपणे वापरत नाहीत. त्यांच्यात इन्सुलिन प्रतिरोध किंवा टाईप 2 मधुमेहाचा कौटुंबिक इतिहास देखील आहे पीसीओएस बरा होऊ शकत नसला तरी आपण त्याच्या लक्षणांवर उपचार करू शकता.
पायर्या
4 पैकी 1 पद्धत: डॉक्टर पहा

आपले डॉक्टर पीसीओएसचे निदान कसे करतात ते शोधा. पीसीओएसच्या सर्वात सामान्य निदान मानकांना "रॉटरडॅम स्टँडर्ड" म्हणतात. खालीलपैकी एक आढळल्यास रुग्णाला पीसीओएस असल्याची पुष्टी केली जाते:- स्ट्रॉंग एंड्रोजेनिक. अॅन्ड्रोजेन हे पुरुष आणि स्त्रिया दोन्हीमध्ये हार्मोन्स असतात, परंतु पुरुषांमध्ये ते अधिक असतात. महिलांमध्ये जास्त प्रमाणात अॅन्ड्रोजनमुळे अशी लक्षणे उद्भवू शकतात:
- केसांचा झटका (जास्त झालेले केस)
- मुरुम
- अँड्रोजन-प्रेरित केस गळणे (पुरुषांमधील टक्कल पडणे किंवा केस पातळ होणे)
- वजन वाढवा, विशेषत: ओटीपोटाच्या आसपासच्या भागात वजन वाढवा
- ओव्हुलेशन बिघडलेले कार्य. ओव्हुलेशन बिघडलेले कार्य सर्वात सामान्य चिन्ह एक अनियमित मासिक पाळी आहे.
- एक लहान मासिक पाळी (21 दिवसांपेक्षा कमी) हे ओव्हुलेशन बिघडण्याची चिन्हे आहे.
- लांब मासिक पाळी (35 दिवसांपेक्षा जास्त) हे देखील ओव्हुलेशन बिघडण्याची चिन्हे आहेत.
- पॉलीसिस्टिक अंडाशय. अंडाशयातील खालील चिन्हे शोधण्यासाठी आपल्या डॉक्टरांनी अल्ट्रासाऊंड वापरणे आवश्यक आहे:
- द्विपक्षीय वाढ (10 सीसी पेक्षा जास्त)
- सिस्टची संख्या आणि आकार (सामान्यत: 12 किंवा अधिक, 2-9 मिमी आकारात)
- बर्याच फोलिकल्स समान आकाराचे असतात
- सिस्टर्स परिघाच्या बाजूने संरेखित करतात, अशा प्रकारे मोत्याच्या हारची प्रतिमा तयार करतात
- स्ट्रॉंग एंड्रोजेनिक. अॅन्ड्रोजेन हे पुरुष आणि स्त्रिया दोन्हीमध्ये हार्मोन्स असतात, परंतु पुरुषांमध्ये ते अधिक असतात. महिलांमध्ये जास्त प्रमाणात अॅन्ड्रोजनमुळे अशी लक्षणे उद्भवू शकतात:

आपल्या डॉक्टरांशी भेट द्या. पीसीओएसचे निदान करु शकणारी कोणतीही परीक्षा नाही. सामान्य प्रॅक्टिशनर किंवा प्रसूतिशास्त्रज्ञांना बर्याच चाचण्या आणि चाचण्या कराव्या लागतात. ते मूलभूत चाचण्या पाहू आणि करू शकतात आणि त्यानंतर आवश्यक असल्यास अतिरिक्त चाचण्यांसाठी तज्ञांना भेटण्याची शिफारस करतात.- आपल्याकडे पीसीओएस असल्यास आणि आपल्याला गर्भधारणा करण्यात समस्या येत असल्यास, आपल्याला बांझपणा उपचारांमध्ये तज्ञ असलेल्या एंडोक्रिनोलॉजिस्टला भेटण्याची आवश्यकता असू शकते. प्रजनन क्षमता वाढविण्याच्या उद्देशाने ते पीसीओएस थेरपीचे तज्ञ आहेत.
- आपल्याकडे पीसीओएस असल्यास परंतु आपल्याला गर्भधारणा करू इच्छित नाही किंवा ती मिळण्यास कोणतीही अडचण नसल्यास, फक्त एंडोक्रिनोलॉजिस्ट पहा.

आपल्या लक्षणांशी आपल्या डॉक्टरांशी चर्चा करा. पीसीओएसमुळे बरीच लक्षणे उद्भवू लागल्यामुळे, आपण अनुभवत असलेल्या सर्व लक्षणांबद्दल आपल्या डॉक्टरांना माहिती देणे महत्वाचे आहे. आपल्याला असंबद्ध वाटत असले तरीही त्यांना कोणतीही लक्षणे कळवा.- तसेच, आपल्या वैद्यकीय इतिहासाची एक सूची बनवा.तुमच्या कौटुंबिक इतिहासाची नोंद घ्या: तुमच्याकडे कुटूंबातील एखादा सदस्य किंवा नातेवाईक आहे ज्याला मधुमेह, मधुमेहावरील रामबाण उपाय प्रतिरोधक किंवा हायपर एंड्रोजनेशनची इतर लक्षणे आहेत?
वैद्यकीय तपासणी प्रक्रियेबद्दल जाणून घ्या. पीसीओएसचे निदान करण्यासाठी आपले डॉक्टर बर्याच चाचण्या आणि चाचण्या करतील. एक सामान्य प्रॅक्टिशनर, प्रसुतिगृहे किंवा हार्मोनॅलिस्ट खालील परीक्षा घेऊ शकतात.
- अॅनामेनेसिस. ते आपला कालावधी, वजन आणि लक्षणे याबद्दल विचारतात. मधुमेह, मधुमेहावरील रामबाण उपाय प्रतिरोधक किंवा पीसीओएस सिंड्रोम असलेल्या एखाद्या प्रिय व्यक्तीस ते आहेत हे देखील त्यांना जाणून घ्यावेसे वाटते.
- शारीरिक चाचणी. आपले डॉक्टर आपले रक्तदाब, बीएमआय आणि केसांची वाढ मोजेल. परीक्षेच्या वेळी ते मुरुम, केस पातळ होण्यासारख्या इतर पीसीओएस लक्षणांची तपासणी करतात.
- ओटीपोटाची परीक्षा. त्यांना सूज किंवा असामान्य वाढ तपासावीशी वाटते. सामान्यत: हे व्यक्तिचलितपणे केले जाते (डॉक्टर हाताने पेल्विक क्षेत्राचे परीक्षण करतात) आणि अल्ट्रासाऊंडद्वारे.
- रक्त चाचण्या. त्यांना रक्तातील एन्ड्रोजन आणि ग्लूकोज (साखर) चे स्तर तपासले पाहिजेत, त्याव्यतिरिक्त त्यांनी विश्लेषणासाठी मूत्र नमुना घेण्यास सांगितले.
आपल्याला विचारायचे प्रश्न एकदा आपण पीसीओएसच्या निष्कर्षापर्यंत पोहोचल्यानंतर आपण आपल्या डॉक्टरांना विचारावे असे काही प्रश्न आहेत. पुढील प्रश्नांचा विचार करा:
- अशी कोणतीही औषधे आहेत जी पीसीओएसची लक्षणे सुधारू शकतात?
- असे काही औषध किंवा उपचार आहे जे तुमची सुपीकता सुधारते?
- इतर आरोग्याच्या समस्यांसह पीसीओएसशी सामना करण्यासाठी मला काय करण्याची आवश्यकता आहे?
- या आजाराच्या उपचाराचे दुष्परिणाम काय आहेत?
- पीसीओएस दीर्घ मुदतीसाठी कोणत्या गुंतागुंत होऊ शकते?
4 पैकी 2 पद्धत: औषधे आणि उपचारांची समजून घेणे
हार्मोनल बर्थ कंट्रोलचा विचार करा. आपण गर्भवती होऊ इच्छित नसल्यास, आपल्या डॉक्टरांशी हार्मोनल जन्म नियंत्रणाबद्दल बोला. इस्ट्रोजेन आणि प्रोजेस्टिन असलेली "सिंथेटिक" गर्भ निरोधक गोळ्या मासिक पाळीचे नियमन करू शकतात, पुरुष संप्रेरक पातळी कमी करू शकतात आणि मुरुमांना स्पष्ट करतात. हे एंडोमेट्रियल कर्करोग होण्याचा आपला धोका देखील कमी करते. या संप्रेरकांसह त्वचेचे ठिपके आणि योनीच्या अंगठ्या देखील आपल्यासाठी एक पर्याय आहेत. कोणती पद्धत सर्वात योग्य आहे हे निर्धारित करण्यात आपला डॉक्टर आपल्याला मदत करेल.
- प्रोजेस्टेरॉन-केवळ गोळ्या कृत्रिम जन्म नियंत्रण गोळ्यासारखेच काही फायदे देतात. ते मासिक पाळी नियंत्रित करण्यात आणि एंडोमेट्रियल कर्करोगाचा धोका कमी करण्यास मदत करतात. तथापि, या औषधे मुरुम आणि हर्षुटिझम सारख्या एंड्रोजन-संबंधित लक्षणे सुधारण्यास सक्षम नाहीत.
आपल्या डॉक्टरांना मेटफॉर्मिनबद्दल विचारा. मेटफॉर्मिन (व्यापाराचे नाव ग्लुकोफेज, फोर्टामेट इ.) तोंडी मधुमेह औषधी प्रकार आहे. डॉक्टर इंसुलिन प्रतिरोधनासाठी आणि शरीरात इन्सुलिनची पातळी कमी करण्यासाठी बहुतेक वेळा मेटफॉर्मिन लिहून देतात. काही अभ्यास दर्शवितात की मेटफॉर्मिन कोलेस्ट्रॉल कमी करण्यास आणि वजन व्यवस्थापित करण्यास देखील मदत करू शकते.
- यकृत किंवा हृदयरोगाचा इतिहास असलेले लोक अद्याप सुरक्षितपणे मेटफॉर्मिन घेऊ शकतात. यकृत आणि हृदयाशी संबंधित कोणत्याही मागील समस्यांविषयी आपण आपल्या डॉक्टरांना सांगितले पाहिजे.
गर्भधारणा करण्यात मदत करण्यासाठी आपल्या डॉक्टरांना औषधांबद्दल विचारा. ओव्हुलेशन करण्यासाठी आपले डॉक्टर औषधे लिहू शकतात, परंतु आपण त्यांना आपल्या मागील वैद्यकीय स्थितीबद्दल किंवा लक्षणांबद्दल माहिती दिली पाहिजे जेणेकरून आपल्यासाठी कोणते औषध सर्वात योग्य आहे हे ते शोधू शकतील.
- क्लोमिफेन (क्लोमिड, सेरोफेन) किंवा लेट्रोझोल (फेमारा) तोंडी औषधे आहेत जी स्त्रीबिजांना उत्तेजन देण्यासाठी आपल्या मासिक पाळीच्या सुरुवातीच्या काळात घेऊ शकतात. क्लोमीफेन किंवा लेट्रोझोल घेतल्यानंतर आपण 5-10 दिवसांच्या आत ओव्हुलेटेड व्हाल.
- आपल्यास एंडोमेट्रिओसिस, फायब्रोइड, यकृत समस्या किंवा थायरॉईड समस्या असल्यास आपल्या डॉक्टरांना सांगा.
- क्लोमीफेन आणि लेट्रोझोलच्या दुष्परिणामांमध्ये गरम चमक, डोकेदुखी आणि पॅल्पेशनसह वेदना / वेदना यांचा समावेश आहे.
- आपण हे लक्षात घ्यावे की क्लोमीफेन किंवा लेट्रोझोलद्वारे उपचारांद्वारे गर्भधारणेच्या प्रत्येक 100 प्रकरणांमध्ये एकाधिक गर्भधारणेची 7-10 प्रकरणे आढळतात. त्यापैकी जुळे सर्वात सामान्य आहेत.
- एकट्या क्लोमीफेन प्रभावी नसल्यास, आपला डॉक्टर मेटफॉर्मिन आणि क्लोमीफेन संयोजन लिहून देऊ शकतो.
आपल्या डॉक्टरांना गोनाडोट्रोपिनबद्दल विचारा. क्लोमीफेन कार्य करत नसल्यास गोनाडोट्रोपिन देखील एक पर्याय आहे. गोनाडोट्रोपिन एक संप्रेरक आहे जो अंडाशयाला उत्तेजित करतो ज्यामुळे अनेक फोलिकल्स (अंडी असलेली फोलिकल्स) तयार होतात. इंजेक्शन मासिक पाळीच्या दुसर्या किंवा तिसर्या दिवशी सुरू होते आणि त्यानंतर 7-12 दिवस चालू राहते. या उपचारासाठी बराच पैसा खर्च होतो, म्हणूनच हा आवश्यक पर्याय आहे याची खात्री करुन घेण्यासाठी आपण वंध्यत्वाच्या उपचारात विशेषज्ञ असलेल्या एंडोक्रिनोलॉजिस्टचा सल्ला घ्यावा.
- गोनाडोट्रोपिन इंजेक्शनचा यशस्वी दर खूपच जास्त आहे. ज्या स्त्रियांमध्ये गोनाडोट्रोपिन इंजेक्शननंतर ओव्हुलेशन होते आणि प्रजननक्षमतेवर परिणाम करणारे इतर कोणतेही घटक नसतात, त्यापैकी %०% स्त्रीबिजांचा चक्रात गर्भाधान होईल.
- गोनाडोट्रोपिनच्या इंजेक्शनद्वारे सुमारे 30% गर्भधारणे बहुगुणित आहेत, सर्वात सामान्य जुळी मुले आहेत आणि त्यापैकी 5% तीन किंवा अधिक गर्भधारणा करतात.
- आपल्या डॉक्टरांशी दुष्परिणामांची चर्चा करा. गोनाडोट्रोपिन इंजेक्शनमुळे होणारे बहुतेक साइड इफेक्ट्स सौम्य असतात आणि काही प्रकरणांमध्ये त्याहूनही तीव्र असतात. सौम्य डिम्बग्रंथिचा हायपरस्टीम्युलेशन सिंड्रोम (ओएचएसएस) गोनाडोट्रोपिन इंजेक्शन असलेल्या 10-30% रुग्णांमध्ये आढळू शकतो, केवळ 1% प्रकरणांमध्ये तीव्र स्वरुपाचा असतो. जर केस गंभीर असेल तर ओएचएसएसमुळे मळमळ, उलट्या, वजन वाढणे, रक्त जमणे आणि इतर गंभीर लक्षणे उद्भवतात.
विट्रो फर्टिलायझेशन (आयव्हीएफ) मध्ये विचार करा. या पद्धतीने, डॉक्टर गर्भाशयात एक निषेचित अंडी घालतील, जे बर्यापैकी प्रभावी तंत्र आहे. तथापि, इन विट्रो फर्टिलाइझेशनसाठी पैशाची किंमत असते आणि जेव्हा कमी खर्चाचे उपचार कुचकामी असतात तेव्हाच हा पर्याय असतो. आपण आयव्हीएफसाठी योग्य असल्याचे सुनिश्चित करण्यासाठी आपण आपल्या डॉक्टरांचा सल्ला घ्यावा.
- पीसीओएस असलेले लोक वंध्यत्वाच्या औषधांवर तीव्र प्रतिक्रिया देतात, म्हणूनच बहुतेक वेळा त्यांना एकाधिक गर्भधारणा होण्याचा धोका असतो. आयव्हीएफ हे एकाधिक गर्भधारणेची संभाव्यता नियंत्रित करण्याचे सर्वोत्तम तंत्र आहे.
- आयव्हीएफ तंत्रामुळे डिम्बग्रंथिचा हायपरस्टीमुलेशन सिंड्रोम होऊ शकतो, हा एक गंभीर दुष्परिणाम आहे आणि अगदी क्वचित प्रसंगी मृत्यू होतो.
आपल्या डॉक्टरांना लैप्रोस्कोपिक शस्त्रक्रियेबद्दल विचारा. डिम्बग्रंथि पृष्ठभाग बर्न एंडोस्कोपी ही एक शस्त्रक्रिया आहे जी पीसीओएस असलेल्या महिलांमध्ये ओव्हुलेशनला उत्तेजित करते. हे क्वचितच वापरले जाते आणि इतर वंध्यत्व उपचार अयशस्वी झाल्यास केवळ शेवटचा उपाय मानला जातो.
- जेव्हा रुग्ण सामान्य भूलत असतो तेव्हा डॉक्टर अंडाशयाच्या पृष्ठभागाची जागा जाळण्यासाठी पुढे सरकतो. ते लेसर किंवा इतर डिव्हाइससह अंडाशयाचा काही भाग नष्ट करतात, ज्यामुळे अंडाशयाद्वारे तयार झालेल्या टेस्टोस्टेरॉनचे प्रमाण कमी होते, ज्यामुळे ओव्हुलेशन होण्याची शक्यता वाढते.
- काही अभ्यास पुष्टी करतात की प्रक्रियेच्या एका वर्षाच्या आत जवळजवळ 50% स्त्रिया गर्भधारणा करू शकतात, कमीतकमी यशस्वीतेच्या संभाव्यतेच्या बाबतीत.
- डिम्बग्रंथि पृष्ठभागावर बर्न एंडोस्कोपीमध्ये संसर्ग, अंतर्गत रक्तस्त्राव, अंतर्गत आघात आणि जखम येणे यासारखे गंभीर धोके असतात. या प्रक्रियेचा विचार करण्यापूर्वी जोखीम आणि दुष्परिणामांबद्दल नेहमीच डॉक्टरांचा सल्ला घ्या.
आपल्या डॉक्टरांशी नियमित संपर्कात रहा. औषधोपचार किंवा उपचार घेण्याच्या कालावधीत आपल्याला आपल्या डॉक्टरांशी जवळचा संपर्क असणे आवश्यक आहे. जेव्हा आपण वंध्यत्व उपचार घेत असाल तेव्हा हे आणखी महत्वाचे आहे. औषधोपचार घेतल्यानंतर आपल्याला दुष्परिणाम जाणवल्यास त्वरित आपल्या डॉक्टरांशी संपर्क साधा.
- जर आपणास पीसीओएससाठी एकाच वेळी सामान्य चिकित्सक, प्रसूती व हार्मोनॉलिस्ट सारख्या अनेक डॉक्टरांद्वारे उपचार केले जात असतील तर त्यांची खात्री करुन ठेवा. उपचारादरम्यान, आपल्याला काही लक्षणे किंवा दुष्परिणाम जाणवल्यास आपल्याला आपल्या आरोग्यसेवा प्रदात्यास हे सांगण्याची आवश्यकता आहे.
3 पैकी 4 पद्धत: निरोगी राहण्याच्या सवयी बनविणे
इन्सुलिनची भूमिका समजून घ्या. इंसुलिन हे स्वादुपिंडाद्वारे तयार केलेले हार्मोन आहे जे चयापचय नियंत्रित करण्यात महत्वाची भूमिका बजावते. पाचक प्रणाली ग्लुकोज (साखर) तयार करण्यासाठी शुगर आणि स्टार्च सारख्या कार्बोहायड्रेट्सचा नाश करते. इन्सुलिन शरीरात ग्लूकोज शोषून घेण्यास आणि उर्जा म्हणून वापरण्यास मदत करते.
- पीसीओएस असलेल्या स्त्रिया देखील सहसा मधुमेहावरील रामबाण उपाय प्रतिकार करतात, ज्यामुळे शरीरात ग्लूकोज शोषण्याऐवजी रक्तातील ग्लूकोजची पातळी वाढते. पीसीओएस अखेरीस प्रीडिबायटीस किंवा टाइप 2 मधुमेह होतो.
कमी ग्लाइसेमिक इंडेक्ससह आहार घ्या. पीसीओएस असलेल्या महिलांमध्ये लठ्ठपणा 80% पर्यंत आहे. पीसीओएस असलेल्या महिलांना मधुमेहावरील रामबाण उपाय शोषण्यास त्रास होत असल्याने त्यांना अशा आहाराची आवश्यकता आहे जे रक्तातील साखरेच्या पातळीवर लक्षणीय परिणाम करीत नाही.
- प्रक्रिया केलेले पदार्थ आणि साखर जास्त प्रमाणात मर्यादित करा. रक्तातील साखरेच्या पातळीवर चांगला परिणाम होत असतांना ते पुष्कळ पोषकद्रव्ये पुरवत नाहीत.
- कॅलरींचे निरीक्षण करा. आपण आहार घेण्यासाठी किंवा आहारतज्ञांना कॅलरी वापरण्यासाठी इष्टतम प्रमाणात निर्धारित करण्यास सांगितले पाहिजे. जर तुमची लठ्ठपणा पीसीओएसशी संबंधित असेल तर कॅलरी कमी केल्यास वजन कमी होण्यास मदत होऊ शकते.
- कॉम्प्लेक्स कार्बोहायड्रेट खा. जादा कर्बोदकांमधे कट करू नका, परंतु त्याऐवजी संपूर्ण धान्य, बार्ली, तपकिरी तांदूळ आणि बीन्ससारखे जटिल कर्बोदकांमधे निवडा. कॉम्प्लेक्स कर्बोदकांमधे फायबरचे प्रमाण जास्त असते आणि हळूहळू पचतात, म्हणून ते इंसुलिनची पातळी वाढवू शकत नाहीत.
- भरपूर ताजी फळे आणि भाज्या खा. ताजे फळे आणि भाज्या फायबर आणि जीवनसत्त्वे आणि खनिजे यासारख्या आवश्यक पोषक द्रव्यांसह भरल्या जातात.
व्यायाम करा. वजन कमी करण्याचा, मधुमेहाचा धोका आणि हृदय व रक्तवाहिन्यासंबंधी प्रणालीतील गुंतागुंत कमी करण्याचा एक प्रभावी मार्ग म्हणजे व्यायाम. व्यायामामुळे रक्तातील साखरेची पातळी नियमित करण्यास देखील मदत होते.
- आपण हृदय गती व्यायामासारख्या दिवसात 30 मिनिटांची मध्यम तीव्रता शारीरिक क्रियाकलाप केला पाहिजे.
- संशोधनात असे दिसून आले आहे की शारीरिक क्रियाकलाप स्नायूंना इन्सुलिनसाठी अधिक संवेदनशील बनवतात, ज्यामुळे रक्तातील ग्लुकोजची पातळी कमी होते. व्यायामामुळे स्नायूंना मधुमेहावरील रामबाण उपाय न देता ग्लूकोज शोषण्यास देखील मदत होते.
- 5% -7% पासून कमी वजन कमी एंड्रोजन कमी करण्यासाठी आणि कस पुनर्संचयित करण्यासाठी पुरेसे आहे.
धूम्रपान सोडा. बर्याच अभ्यासांमधून असे दिसून आले आहे की धूम्रपान करणार्यांमध्ये नॉनस्मोकरपेक्षा एन्ड्रोजनचे प्रमाण जास्त असते. तंबाखूमुळे इन्सुलिनचा प्रतिकारही खराब होतो.
केसांचा उपचार. पीसीओएस असलेल्या महिलांमध्ये केसांची अवांछित वाढ आहे. काही औषधोपचार औषधे हे लक्षण कमी करू शकतात. बर्याच स्त्रियांना केस काढून टाकण्यासाठी केस मुंडणे, मुंडण करणे किंवा तोडणे पुरेसे आहे. तथापि, आपण खालील पद्धतींचा वापर करुन केस देखील काढू शकता: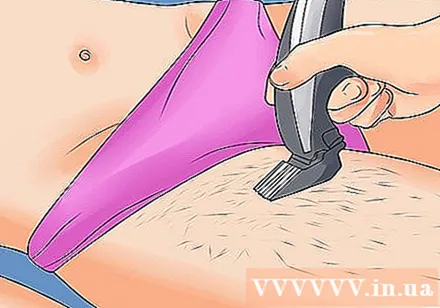
- लेसरद्वारे केस काढून टाकणे. 3-7 उपचारांनंतर केस कायमस्वरुपी दूर करू शकतील अशी एक अतिशय लोकप्रिय पद्धत. ही प्रक्रिया एखाद्या तज्ञाद्वारे केली जाणे आवश्यक आहे, महाग आहे आणि विम्याने भरलेली नाही.
- इलेक्ट्रोलिसिस. इलेक्ट्रोलायझिस उष्णता किंवा रसायनांमुळे धन्यवाद कायमचे केस काढून टाकू शकते. हे उपचार देखील तज्ञाद्वारे केले जाणे आवश्यक आहे, लेसर वापरण्यापेक्षा यशाची शक्यता जास्त आहे.
4 पैकी 4 पद्धत: पीसीओएस आणि वंध्यत्व समजून घेणे
सामान्य पीसीओएस लक्षणे ओळखा. पीसीओएस सिंड्रोममुळे बर्याच वेगवेगळ्या लक्षणे उद्भवतात आणि ते एका व्यक्तीकडून दुस .्या व्यक्तीकडे भिन्न वागतात. पीसीओएस असलेल्या सर्व महिलांमध्ये या आजाराची सर्व लक्षणे नसतात. पॉलीसिस्टिक अंडाशय सिंड्रोममध्ये बर्याचदा थायरॉईड रोग आणि कुशिंग सिंड्रोमसारख्या इतर वैद्यकीय परिस्थितीशी संबंधित लक्षणे आढळतात. तर आपल्या अवस्थेचे अचूक निदान करण्यासाठी आपल्याला डॉक्टरांना भेटण्याची आवश्यकता आहे. सामान्य पीसीओएस लक्षणे अशीः
- अनियमित मासिक पाळी
- मुरुम
- छाती, पाठ, चेहरा अशा "पुरुषांमधे" केस सामान्य आहेत अशा ठिकाणी केसांची असमान वाढ
- पातळ केस किंवा टक्कल-शैलीतील पुरूष
- लठ्ठपणा किंवा वजन वाढविणे, विशेषत: कंबरभोवती चरबी
- वंध्यत्व
- ओटीपोटाचा क्षेत्रात वेदना
- रक्ता andन्ड्रोजनचे स्तर किंवा कोलेस्ट्रॉलची उच्च पातळी यासारखी लक्षणे आपल्या डॉक्टरांना ओळखू शकतात.
पीसीओएसची मानसिक लक्षणे ओळखा. बरेच अभ्यास दर्शवितात की पीसीओएस असलेल्या स्त्रियांमध्ये सामान्य लोकांच्या तुलनेत अनेकदा नैराश्याची चिन्हे असतात. पीसीओएस देखील स्त्रियांमध्ये चिंता किंवा अचानक घाबरण्याशी संबंधित आहे. नैराश्य आणि चिंता करण्याची अनेक कारणे आहेत, परंतु बहुतेक जटिल आहेत. आपल्याकडे पीसीओएस असल्यास एकटे औदासिन्य किंवा चिंता हे पुरेसे नाही. तथापि, आपण आपल्या डॉक्टरांना भेटले पाहिजे बरोबर यापैकी कोणतीही लक्षणे दिसल्यास.
- स्त्री-पुरुषांमधे नैराश्याचे लक्षण वेगवेगळे असतात. औदासिनिक डिसऑर्डरने ग्रस्त असताना त्यांच्याकडे पुढील सर्व लक्षणे नसतातच, परंतु पॅथॉलॉजिकल नैराश्याची ही सामान्य चिन्हे आहेत:
- सतत दु: खी, रिकामे किंवा असहाय्य वाटत आहे
- निराश वाटणे
- गोंधळ
- थकल्यासारखे आणि उर्जेची कमतरता
- चव बदला
- आपल्या झोपेच्या सवयी बदला
- एकाग्र करणे आणि विसरणे कठीण
- पूर्वी आनंद घेतलेल्या क्रियाकलापांमधील स्वारस्य कमी होणे
- आत्मघाती विचार किंवा कृती
- चिंतेची लक्षणे प्रत्येकासाठी एकसारखी नसतात. आपल्याला खालीलपैकी कोणतीही लक्षणे दिसणार नाहीत परंतु चिंताग्रस्त डिसऑर्डरच्या सामान्य चिन्हे (कधीकधी चिंता वाटण्याशिवाय) यांचा समावेश आहे:
- घाबरून जाणे, अस्वस्थता किंवा भीती
- आपल्या झोपेच्या सवयी बदला
- लक्ष केंद्रित करण्यात अडचण
- शारीरिक लक्षणांमध्ये धडपड, कोरडे तोंड, स्नायूंचा ताण, मळमळ आणि चक्कर येणे यांचा समावेश आहे
- अस्वस्थता किंवा अस्वस्थता
- धाप लागणे किंवा श्वास घेणे कठीण
- पीसीओएस असलेल्या स्त्रियांना खाण्याच्या विकाराचा धोका अधिक असतो.
- स्त्री-पुरुषांमधे नैराश्याचे लक्षण वेगवेगळे असतात. औदासिनिक डिसऑर्डरने ग्रस्त असताना त्यांच्याकडे पुढील सर्व लक्षणे नसतातच, परंतु पॅथॉलॉजिकल नैराश्याची ही सामान्य चिन्हे आहेत:
आपण वंध्यत्ववान आहात का ते ठरवा. आपण अद्याप एका वर्षापेक्षा जास्त काळ कोणत्याही गर्भनिरोधकाशिवाय लैंगिक संबंध घेत असाल आणि गर्भधारणा करण्यास अक्षम असाल तर आपण आपल्या डॉक्टरांना भेटले पाहिजे.
- बर्याच आरोग्याच्या परिस्थिती आणि घटकांमुळे वंध्यत्व कारणीभूत आहे, म्हणून वंध्यत्वाचा अर्थ असा नाही की आपल्याकडे पीसीओएस आहे. तथापि, पीसीओएस बहुधा गुन्हेगार असतो ज्यामुळे वंध्यत्व येते.
- जवळजवळ tility०% वंध्यत्वाची प्रकरणे पुरुषांमुळे घडतात आणि स्त्रियांमध्येही असेच प्रमाण %०% आहे. उर्वरित प्रकरणांमध्ये कोणतेही ज्ञात कारण नाही किंवा ते दोन्ही बाजूंच्या वंध्यत्वामुळे आहेत.
सल्ला
- स्वतःचे निदान करणे टाळा. पीसीओएस इतर आजारांसह बरीच लक्षणे सामायिक करतो, म्हणूनच आपल्या डॉक्टरांना त्याचे निदान करू देणे ही चांगली कल्पना आहे.
- आपल्या डॉक्टरांशी कोणत्याही प्रश्नांची चर्चा करा. ते कोणत्याही प्रश्नाचे उत्तर देऊ शकतात, औषधे लिहून आपल्याबरोबर थेट काम करू शकतात.
चेतावणी
- परिष्कृत कार्बोहायड्रेट्स जसे की साखर आणि ब्लीच केलेले पीठ रक्तातील साखरेची पातळी वाढवते आणि इन्सुलिनची पातळी वाढवते. शक्य तितक्या परिष्कृत कार्बोहायड्रेट्सचे सेवन मर्यादित करण्याचा प्रयत्न करा.
- आपल्या डॉक्टरांचा सल्ला घेतल्याशिवाय कधीही कोणतीही औषधे घेऊ नका किंवा इतर कोणतेही उपचार करु नका कारण ते गंभीर दुष्परिणाम किंवा मृत्यूपर्यंत कारणीभूत ठरू शकतात.



